Comme toute intervention médicale, la chirurgie esthétique comporte certains risques et complications potentielles. Ces risques vont de facteurs systémiques généraux tels que l’anesthésie et la coagulation, à des situations spécifiques à la procédure réalisée, comme l’hématome (accumulation de sang), l’infection, les troubles de cicatrisation ou les problèmes liés aux implants. La réussite d’un parcours de chirurgie esthétique exige une planification rigoureuse, une évaluation personnalisée des risques et l’application de protocoles de sécurité fondés sur des preuves afin de minimiser la probabilité de ces complications potentielles. Cette approche moderne et éclairée permet de gérer les éventuels problèmes, d’atteindre les objectifs esthétiques en toute sécurité et de placer la sécurité du patient au centre de tout.
Que Vous Attend-Il Pendant l’Anesthésie et Quels en Sont les Risques ?
La grande majorité des interventions esthétiques sont pratiquées sous anesthésie générale. Il s’agit d’un état de sommeil profond, contrôlé, conçu pour que vous ne ressentiez rien, ne vous souveniez de rien et restiez parfaitement confortable pendant l’intervention. Grâce aux méthodes et médicaments anesthésiques modernes, ce processus est devenu très sûr. Mais le maillon le plus important de la sécurité, c’est vous. Pour que l’anesthésiste puisse accomplir au mieux sa mission, il a besoin d’informations exactes de votre part : une transparence totale est essentielle.
C’est un travail d’équipe, dont vous êtes le joueur principal. Certains facteurs peuvent influencer la façon dont votre organisme réagit à l’anesthésie. Fournir des informations incomplètes ou erronées peut mettre en péril l’ensemble du processus. Par exemple, si vous consommez régulièrement de l’alcool ou d’autres substances, vos besoins en médicaments anesthésiques changent. Ne pas le signaler peut conduire à une anesthésie insuffisante et à des situations indésirables.
De la même manière, des compléments « innocents » à base de plantes ou de simples antalgiques peuvent interagir dangereusement avec les anesthésiques. Un détail apparemment banal comme l’heure de votre dernier repas avant l’intervention influence directement le risque vital d’inhalation du contenu gastrique dans les poumons. Il est donc crucial de partager tous les détails lors de l’entretien avec votre anesthésiste.
Les informations essentielles à communiquer :
- Tous vos problèmes de santé passés ou actuels
- Vos opérations antérieures et vos expériences d’anesthésie
- La présence de problèmes anesthésiques connus dans votre famille
- Tous les médicaments pris, avec ou sans ordonnance
- Vitamines, tisanes et tout autre complément
- Vos allergies (médicaments, aliments, latex, etc.)
- Vos habitudes de consommation de tabac, d’alcool ou d’autres substances
- La date et le contenu de votre dernière prise alimentaire et hydrique
N’oubliez pas : ces informations constituent un bouclier pour votre sécurité. Grâce à des approches comme les « protocoles de récupération améliorée après chirurgie » (ERAS), le stress opératoire est minimisé, l’usage des opioïdes réduit et votre convalescence accélérée. Le succès de ces protocoles repose là encore sur la relation honnête et transparente établie avec vous avant l’intervention.
Quel Est le Risque de « Caillot » Après l’Opération (Thrombose) et Comment le Prévenir ?
Parmi les risques graves en postopératoire, mais largement évitables, figure l’embolie veineuse thromboembolique (VTE). Elle résulte généralement d’un caillot formé dans les veines profondes des jambes (thrombose veineuse profonde, TVP) qui migre vers les poumons et obstrue une artère pulmonaire (embolie pulmonaire, EP). Il s’agit d’une urgence vitale.
Le risque de thrombose varie d’un patient à l’autre. Pour l’évaluer individuellement, nous utilisons un système validé scientifiquement appelé « score de Caprini ». Il prend en compte vos facteurs personnels et les caractéristiques de l’intervention pour établir un score de risque.
Parmi les facteurs évalués :
- Âge
- Indice de masse corporelle (IMC)
- Tabagisme
- Prise de contraceptifs oraux ou de traitements hormonaux
- Antécédents personnels ou familiaux de troubles de la coagulation
- Antécédents de TVP ou d’EP
- Type et durée de l’intervention
Selon le score, un plan de prévention sur mesure est défini. On s’éloigne du « traitement identique pour tous » pour adopter une approche entièrement personnalisée.
- Risque très faible : La mobilisation précoce (se lever et marcher dès que possible) suffit en général.
- Risque faible : En plus de la marche précoce, utilisation de bas de contention ou de dispositifs de compression pneumatique intermittente (IPC) jusqu’à la sortie.
- Risque modéré : Utilisation obligatoire des IPC. Des injections d’anticoagulants à faible dose (souvent débutées 12 heures après l’opération) peuvent être envisagées.
- Risque élevé : Association obligatoire IPC + anticoagulants. Le traitement anticoagulant débute généralement 6 à 8 heures après l’opération et se poursuit au minimum une semaine, parfois davantage.
Cette approche scientifique et systématique nous permet de maîtriser en grande partie un risque aussi sérieux que la thrombose.
Quelle Est la Complication la Plus Fréquente Après un Lifting du Visage ?
Le lifting du visage offre d’excellents résultats de rajeunissement, mais comporte des risques spécifiques. Le principal est l’hématome, c’est-à-dire une accumulation de sang dans la zone opérée.
L’hématome survient le plus souvent dans les 24 heures suivant l’intervention et constitue une urgence chirurgicale. Il se manifeste par un gonflement brutal, une douleur et des ecchymoses. Non contrôlé, il peut compromettre la perfusion cutanée sous la tension de la peau, causer des lésions tissulaires et, plus rarement, comprimer les voies respiratoires.
Facteurs augmentant le risque d’hématome :
- Hypertension artérielle non contrôlée
- Sexe masculin (les tissus saignent davantage)
- Prise d’aspirine, d’huile de poisson ou d’autres fluidifiants
- Tabac et nicotine
- IMC élevé
Pour réduire ce risque, nous appliquons une stratégie multicouche : surveillance et contrôle stricts de votre tension avant, pendant et après l’intervention ; techniques opératoires spécifiques comme le « second look » pour identifier et traiter les petits vaisseaux susceptibles de saigner une fois l’effet vasoconstricteur du local dissipé ; et, si nécessaire, usage de médicaments favorisant la coagulation.
Parmi les autres risques possibles du lifting figurent les atteintes nerveuses (le plus souvent des pertes transitoires de sensibilité ou de mobilité) et la nécrose cutanée. La cause la plus importante et la plus évitable de nécrose est la nicotine. Chez un utilisateur de nicotine, le risque de nécrose cutanée est 12,6 fois supérieur à celui d’un non-utilisateur. La nicotine constitue donc une contre-indication absolue à ce type d’intervention.
Quelles Complications Peuvent Survenir en Rhinoplastie ?
La rhinoplastie est l’une des chirurgies esthétiques les plus fines et complexes : l’objectif n’est pas seulement d’embellir le nez, mais aussi de préserver, voire d’améliorer, la fonction respiratoire. Les complications découlent fréquemment d’une altération de l’intégrité structurelle du nez, c’est-à-dire de son « charpente ».
On peut la comparer à un bâtiment : si les fondations et les colonnes porteuses ne sont pas solides, l’édifice fissure et s’effondre avec le temps. De même, un nez dont les soutiens structurels sont affaiblis peut se déformer progressivement.
Les problèmes structurels les plus fréquents :
- Ptose de la pointe (pointe tombante)
- Déformation en « bec d’oiseau » (pollybeak)
- Déformation en « V inversé » sur l’arête nasale
- Affaissement de l’arête (nez en selle)
À ces troubles esthétiques peuvent s’ajouter des difficultés respiratoires. Il arrive aussi que le résultat souhaité ne soit pas atteint d’emblée ou que de petites irrégularités apparaissent avec le temps. Une chirurgie de révision peut alors être nécessaire. Les taux de révision varient entre 5 % et 15 %, le plus souvent pour des préoccupations liées à la pointe. D’où la philosophie centrale en rhinoplastie : préserver et renforcer la structure nasale pour un résultat durable, esthétique et fonctionnel.
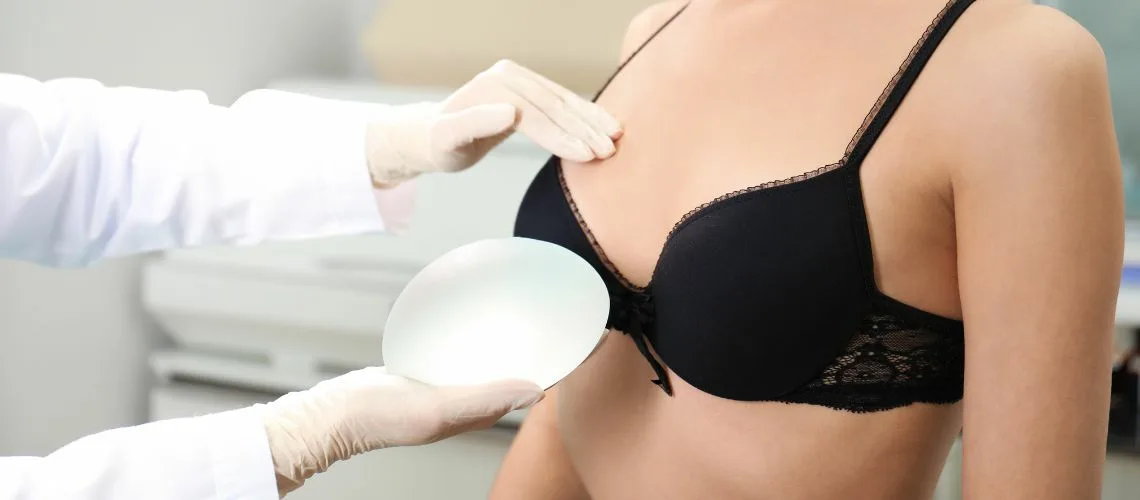
Existe-t-il des Complications Liées aux Implants en Augmentation Mammaire ?
L’augmentation mammaire est l’une des interventions esthétiques les plus pratiquées dans le monde. Elle présente toutefois des complications spécifiques liées à la présence d’un corps étranger (l’implant), pouvant nécessiter, au cours de la vie, une chirurgie de révision.
Les problèmes d’implant les plus fréquents :
- Contracture capsulaire
- Rupture d’implant
- Mauvaise position (malposition) de l’implant
La contracture capsulaire est la première cause de révision. L’organisme forme naturellement, autour de tout corps étranger, une fine membrane souple appelée « capsule ». Dans la contracture capsulaire, ce processus normal devient « excessif » : la capsule s’épaissit et se durcit de manière pathologique, comprimant l’implant et entraînant déformation, durcissement et douleur.
La malposition correspond au déplacement de l’implant en dehors de sa position idéale.
Elle peut se manifester sous différentes formes :
- Descente de l’implant (bottoming out)
- Fusion des implants sur la ligne médiane (symmastia)
- Migration ascendante
- Écartement latéral des implants
Le plan de mise en place (sous-musculaire vs. sous-glandulaire) influence directement ces risques. Ce n’est pas un choix « bon ou mauvais », mais un compromis. Par exemple, le plan sous-musculaire réduit le risque de contracture capsulaire et de visibilité de l’implant, mais augmente le risque d’hématome postopératoire et de « déformation d’animation » due aux mouvements musculaires. Le plan sous-glandulaire diminue le risque d’hématome et de déformation d’animation, mais augmente celui de contracture capsulaire et, surtout chez les patientes minces, le risque de « friselis » (rippling) palpable ou visible. La décision est prise conjointement en tenant compte de votre morphologie, de vos attentes et de votre mode de vie, après discussion des avantages et inconvénients.
Les Chirurgies de Remodelage Corporel (Liposuccion, Abdominoplastie) Comportent-elles des Risques ?
La liposuccion et l’abdominoplastie sont très efficaces pour affiner les contours et donner une silhouette plus tonique. Travaillant sur de larges zones, elles présentent toutefois des risques spécifiques.
Après liposuccion, la complication esthétique la plus fréquente est l’irrégularité de contour : ondulations, creux ou asymétries cutanées, plus marquées chez les personnes à élasticité cutanée faible.
Après abdominoplastie, l’une des complications les plus courantes est le sérome, c’est-à-dire une accumulation de liquide dans la zone opérée. Il s’agit du liquide inflammatoire s’accumulant dans l’espace créé entre les muscles abdominaux et la peau soulevée. Sa prise en charge repose sur une stratégie graduée.
Étapes de prise en charge du sérome :
- Prévention : Pose de drains pendant l’opération pour fermer l’espace et port de gaine postopératoire.
- Surveillance : Les petits séromes asymptomatiques sont souvent résorbés spontanément et simplement surveillés.
- Ponction : Si le volume est important ou gênant, évacuation par ponction stérile. Le geste peut être répété.
- Chirurgie : Très rarement, en cas de sérome récidivant avec capsule épaisse ou infecté, une petite réintervention peut s’avérer nécessaire.
Quels Sont les Facteurs de Risque Personnels qui Influencent la Réussite Chirurgicale ?
Même une opération techniquement parfaite peut conduire à des résultats indésirables si le patient n’est pas le bon candidat ou s’il présente certains facteurs de risque. La gestion du risque commence donc dès la première rencontre. Certains facteurs ne peuvent pas être modifiés, mais beaucoup peuvent être optimisés avec votre concours.
Le premier d’entre eux est l’usage de nicotine. La nicotine ne se limite pas à la fumée de cigarette : cigarette électronique, patchs, gommes, etc., toutes ses formes sont l’ennemi n°1 de la chirurgie plastique. Elle provoque une vasoconstriction sévère réduisant de façon critique l’apport sanguin et en oxygène à la zone opérée. Les tissus, qui ont besoin d’oxygène et de nutriments pour guérir, sont littéralement « affamés ». La nicotine est également toxique pour les cellules impliquées dans la cicatrisation et favorise la formation de micro-caillots. Chez un utilisateur de nicotine ayant subi un lifting, le risque de nécrose cutanée est 12,6 fois supérieur à celui d’un non-utilisateur. Il est donc non négociable d’arrêter toutes les formes de nicotine au moins 4 à 6 semaines avant l’opération et au moins 4 semaines après.
Parmi les autres facteurs importants figure l’obésité (IMC élevé). Elle ralentit la cicatrisation, augmente le risque d’infection et de thrombose. Il faut se souvenir que la liposuccion ou l’abdominoplastie ne sont pas des méthodes d’amaigrissement, mais des chirurgies de remodelage. Pour des résultats idéaux, il est recommandé d’aborder ces interventions au poids cible ou proche de celui-ci.
Enfin, les chirurgies combinées (plusieurs procédures au cours d’une même anesthésie) offrent l’avantage d’un seul endormissement et d’une seule convalescence, mais augmentent les risques en raison d’une anesthésie plus longue et d’un stress physiologique accru. Tous les patients ne sont pas de bons candidats à ces combinaisons. La décision est prise après une évaluation approfondie de votre état de santé global.
Pourquoi l’État Psychologique et les Attentes Sont-Ils si Importants en Chirurgie Esthétique ?
La réussite en chirurgie esthétique ne se mesure pas uniquement au reflet dans le miroir. Votre satisfaction et votre ressenti comptent au moins autant que la performance technique, parfois davantage. C’est pourquoi l’évaluation préopératoire comprend un volet essentiel : comprendre votre état psychologique et vos attentes.
Parfois, certaines personnes souffrent d’un trouble appelé dysmorphie corporelle (TDC). Il s’agit d’une focalisation excessive sur un défaut minime, voire inexistant pour autrui, qui finit par envahir toute la vie. La prévalence du TDC est relativement élevée parmi les personnes en quête de chirurgie esthétique. La chirurgie ne constitue pas une solution au TDC : le problème se situe dans la perception, pas dans le corps. Même opérées, ces personnes sont rarement satisfaites et déplacent leur obsession vers une autre zone.
Notre rôle de chirurgien est de dépister ce trouble et d’orienter correctement le patient. Des signes peuvent alerter :
- Focalisation excessive sur un défaut minime ou imaginaire
- Attentes irréalistes, comme l’idée que la chirurgie résoudra tous les problèmes de vie
- Multiples actes esthétiques antérieurs avec insatisfaction récurrente
- Refus systématique de l’avis et des propositions du chirurgien
Dans ces situations, suspendre le projet opératoire et orienter vers un professionnel de santé mentale est l’approche la plus appropriée pour le patient et le médecin.
Chez les candidats psychologiquement sains et adaptés, l’essentiel est d’ancrer les attentes dans le réalisme. La chirurgie esthétique n’est pas une baguette magique : elle vise le « mieux », pas la perfection. Il faut savoir que les gonflements, ecchymoses et gênes des premiers jours sont transitoires, et que le résultat final demande de la patience. Un « remords de l’acheteur » temporaire peut survenir : y être préparé(e) aide à mieux traverser cette phase. Une communication ouverte et honnête avec vous nous permet d’établir des attentes réalistes et d’optimiser votre satisfaction.

Le Dr Erman Ak, spécialiste expérimenté au niveau international, est reconnu pour ses interventions esthétiques du visage, des seins et du remodelage du corps. Grâce à sa philosophie chirurgicale axée sur des résultats naturels, ses techniques modernes et sa vision artistique, il fait partie des figures majeures de la chirurgie esthétique en Turquie. Diplômé de la Faculté de Médecine de l’Université Hacettepe, il a complété sa spécialisation au sein du Département de Chirurgie Plastique, Reconstructrice et Esthétique de la Faculté de Médecine Çapa de l’Université d’Istanbul.
Au cours de sa formation, il a reçu un enseignement avancé en microchirurgie auprès du Prof. Dr. Fu Chan Wei au Taiwan Chang Gung Memorial Hospital, et a obtenu la qualification européenne en chirurgie plastique esthétique délivrée par le European Board of Plastic Surgery (EBOPRAS). Il a également réalisé des travaux avancés sur l’esthétique du visage et des seins en tant que boursier ISAPS à la Villa Bella Clinic (Italie), aux côtés des Professeurs Giovanni et Chiara Botti.
Le Dr Erman Ak considère la chirurgie esthétique comme un art personnalisé, planifiant chaque patient selon les proportions du visage, la structure de la peau et l’équilibre esthétique naturel. Ses domaines d’expertise comprennent le lifting deep-plane du visage et du cou, le lip lift, la bichectomie, l’augmentation et le lifting mammaire, l’abdominoplastie, la liposuccion, le BBL et le mommy makeover. Il exerce actuellement dans sa clinique privée à Istanbul où il propose des traitements esthétiques sûrs, naturels et holistiques fondés sur les techniques les plus modernes.